抗生物質で治療しても症状が消えない「治療後ライム病症候群」に対し、サイケデリック療法が新たな光を当て始めています。2026年、ジョンズ・ホプキンス大学がシロシビンの画期的なパイロット試験結果を発表しました。本記事では、その研究の全貌と慢性感染症後遺症への効果メカニズムを詳しく紹介します。
シロシビンはライム病後遺症の症状を6か月にわたり改善させた

ジョンズ・ホプキンス大学の研究チームが2026年にScientific Reportsに発表したパイロット試験では、治療後ライム病症候群(PTLD)の患者20名に対してシロシビンを投与した結果、全般的な症状負担が6か月後の時点でベースラインから約40%減少しました。生活の質を示す身体・精神両面のスコアも13%以上改善し、気分、疲労、睡眠の質、痛みに関してもすべて統計的に有意な改善が認められています。
これは何を意味するのでしょうか。
PTLDは現在、確立された治療法が存在しない疾患です。抗生物質をいくら追加投与しても改善しないことが知られており、患者は疲労、痛み、認知機能の低下、気分の落ち込みといった症状に数年から数十年にわたって苦しむことになります。そうした「治療手段がない」状態に対し、わずか2回のシロシビン投与で持続的な効果が観察されたという事実は、サイケデリック療法の可能性を大きく広げるものです。
ただし、これはまだパイロット試験——つまり少人数を対象とした初期段階の研究です。対照群(偽薬を投与するグループ)がないため、「シロシビンそのものが原因で改善した」と断定することはできません。研究チームもこの限界を明確に認めたうえで、より大規模なランダム化比較試験の実施を呼びかけています。
そもそもライム病とは?知っておきたい基礎知識

ライム病の原因と感染経路
ライム病は、ボレリア・ブルグドルフェリ(Borrelia burgdorferi)というスピロヘータ(螺旋状の細菌)によって引き起こされる感染症です。マダニに咬まれることで体内に菌が侵入し、皮膚から全身へと広がっていきます。
米国とヨーロッパではもっとも一般的なダニ媒介感染症であり、米国だけで年間推定46万5,000人以上が治療を受けています。日本でも北海道や長野県など中部地方以北で症例が報告されており、決して遠い国の話ではありません。
治療後ライム病症候群(PTLD)という難題
ライム病自体は抗生物質で治療できるケースがほとんどです。
しかし問題は、適切な抗生物質治療を完了した後も10~20%の患者で慢性的な症状が続くことにあります。この状態が「治療後ライム病症候群(Post-Treatment Lyme Disease: PTLD)」と呼ばれています。
PTLDの主な症状は、慢性的な疲労感、広範な痛み、認知機能の低下(いわゆる「ブレインフォグ」)、睡眠障害、うつや不安などです。研究によれば、PTLD患者の40%以上がうつ病を、約3分の1が不安障害の基準を満たすとされており、自殺リスクの上昇も指摘されています。
現在のところ、PTLDに対する確立された治療法は存在しません。追加の抗生物質投与が有効であるというエビデンスは乏しく、患者は対症療法に頼るしかないのが実情です。非ステロイド性抗炎症薬(NSAIDs)で関節の痛みを和らげたり、抗うつ薬で気分症状に対処したりといった「その場しのぎ」の治療が中心となっており、PTLDの根本的な病態に働きかける治療は見つかっていません。
PTLDの病態メカニズム自体もまだ十分に解明されていません。感染後に引き起こされた免疫調節異常や自己免疫反応、残存する慢性炎症、あるいは神経系の変化など、複数の仮説が提唱されていますが、確定的なバイオマーカーは存在しないのが現状です。検査で「異常なし」と言われながらも重い症状に苦しむ患者が、医療従事者から十分に理解されず孤立するケースも少なくないと報告されています。
こうした「治療の空白」と「患者の苦しみ」の双方が、サイケデリック療法への関心を高める背景となっています。
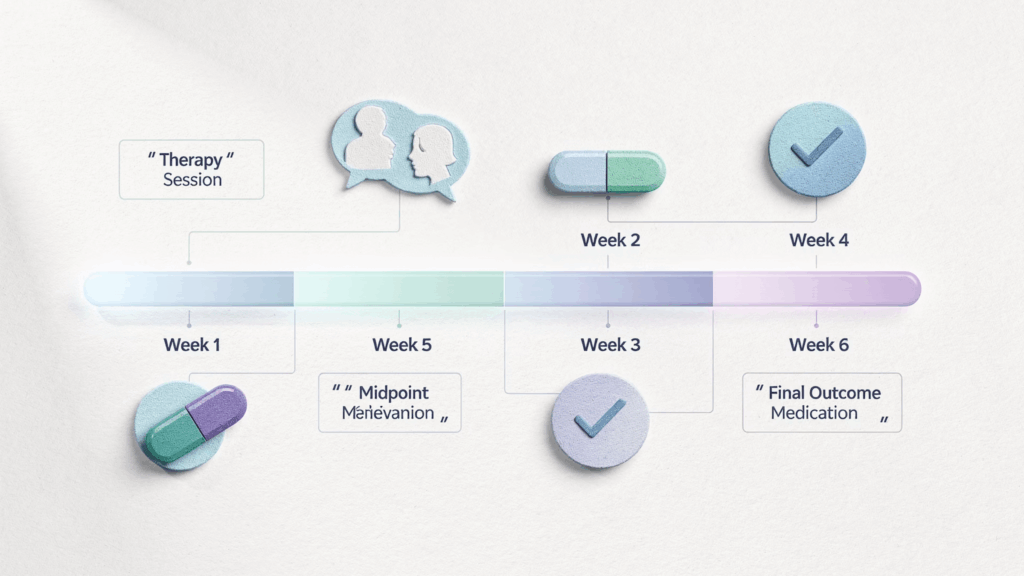
研究デザインの詳細:8週間の介入プログラム
参加者の特徴
本研究には、PTLDと厳密に診断された20名の患者が参加しました。参加者の平均年齢は44歳、男女比は女性11名・男性9名で、発症からスクリーニングまでの罹患期間の中央値は5.7年(範囲は約2年~22年)でした。
重要なのは、参加者の選定が非常に厳格だった点です。486名が事前スクリーニングを受けましたが、実際に試験に参加できたのはわずか20名(約4.1%)でした。ライム病の診断が医療記録で確認されていること、CDCの症例定義を満たしていること、さらに心血管疾患や精神病性障害の既往がないことなど、多岐にわたる基準が設けられていました。
シロシビン投与の流れ
8週間の介入プログラムは以下のように構成されていました。
まず、最初の3週間は「準備期間」です。参加者は2名の訓練を受けたファシリテーター(少なくとも1名は修士・博士レベルの心理学者または精神科医)と毎週面談を行い、シロシビンの効果についての心理教育を受けました。病歴や現在の症状、人生における重要な出来事について話し合い、治療目標を設定するプロセスも含まれています。
4週目に1回目のシロシビン投与(15 mg)が行われ、6週目に2回目の投与(15 mgまたは25 mg)が実施されました。2回目の用量は、1回目の反応の強さに基づいて決定されます。実際には参加者20名中18名が25 mgの高用量を、2名が再び15 mgの中用量を受けました。
各投与後3日以内に統合セッション(integration session)と呼ばれるフォローアップ面談が行われ、精神状態の確認と有害事象の記録が行われました。8週目までは毎週のミーティングが続き、体験の振り返りと意味づけを行うプロセスが設けられています。
フォローアップ期間
投与終了後、1か月、3か月、6か月の時点で追跡評価が実施されました。主要評価項目は一般症状質問票(GSQ-30)によるPTLD症状負担と、SF-36による健康関連QOL(生活の質)です。
主な研究結果:多面的な症状改善とその持続性

症状負担の大幅な軽減
試験の主要アウトカムであるGSQ-30(全般症状負担スコア)は、2回目のシロシビン投与から2週間後に51.7%、1か月後に42.3%減少しました。注目すべきは、この改善が6か月後の時点でも約40%の減少を維持していたことです。効果量(Cohen’s dz)は−1.22と非常に大きく、単なる偶然とは考えにくい結果でした。
生活の質の向上
SF-36で測定された精神面のQOLスコアは6か月後に12.5%、身体面のQOLスコアは13.2%向上していました。こうした数値は、PTLDのように確立された治療法がない疾患にとっては意義深い改善幅といえます。
二次的アウトカムの改善
二次的な評価指標でも、すべてのドメインで統計的に有意な改善が確認されました。
うつ症状(BDI-IIスコア)は6か月後に61.1%減少しています。このスコアの変化は臨床的にも意味があり、治療前に軽度から中程度のうつ状態にあった患者が、正常範囲に移行したケースも含まれていました。
睡眠の質(PSQIスコア)は6か月後に45.8%改善し、疲労感(FSSスコア)は25.5%軽減しました。痛みのスコア(SF-MPQ)も、感覚的な痛みが53.4%、情動的な痛みが42.0%、総合スコアが50.0%と大幅に減少しています。
これらの改善はすべてp値が0.003以下であり、統計的に十分な信頼性を持つ結果でした。
安全性プロファイル:重篤な有害事象はなし

サイケデリック療法を語るうえで避けて通れないのが安全性の問題です。本試験では、シロシビン投与に関連する重篤な有害事象は発生しませんでした。
もっとも多く報告された副作用は一過性の血圧上昇(参加者の90%)であり、頭痛(65%)、頻脈(35%)、痛み(20%)、疲労感(15%)が続きます。これらはいずれもサイケデリック療法の臨床試験で一般的に報告される副作用のプロファイルと一致しており、市販の頭痛薬以上の介入は必要ありませんでした。
投与中のピーク血圧は、1回目のセッションで平均収縮期142 mmHg/拡張期89 mmHg、2回目で143/91 mmHgと、シロシビン研究で通常観察される範囲内でした。全参加者が2回の投与セッションを完了しており、脱落者はゼロです。この点は、PTLDという慢性疾患を抱える患者集団にとってもシロシビン療法が実施可能であることを示唆しています。
なお、1名の参加者が最終シロシビン投与から約7週間後に受動的な希死念慮を報告しましたが、これは新たに開始した抗うつ薬(SNRI)の既知の副作用であり、研究チームによってシロシビンとは無関係と判断されています。
なぜシロシビンがPTLDに効くのか:考えられるメカニズム
抗うつ・抗不安作用
シロシビンが脳内のセロトニン2A受容体(5-HT2A受容体)に作用することで、強力な抗うつ・抗不安効果を発揮することは、過去10年間の複数の臨床試験で繰り返し示されてきました。たとえば、2022年にNew England Journal of Medicineに発表された大規模試験では、シロシビンの単回投与が治療抵抗性うつ病の症状を有意に改善することが示されています。また、がん患者の不安やうつに対する効果も報告されており、重篤な疾患を抱えた患者のQOLを向上させる可能性が確認されています。
PTLDの患者は高い割合でうつ病や不安障害を合併しているため、この抗うつ・抗不安作用がQOL改善に直結した可能性があります。さらに興味深いのは、シロシビンの抗うつ効果が従来の抗うつ薬(SSRIなど)とは異なるメカニズムで発現する点です。SSRIが「症状を抑え込む」のに対し、シロシビンは「固着した心理的パターンを揺さぶり、新しい視点を開く」働きを持つとされ、一部の研究者はこれを「心理的リセット」と表現しています。
抗炎症作用の可能性
PTLDの病態には慢性的な炎症反応が深く関わっているとされています。PTLD患者の脳では、ミクログリア(脳の免疫細胞)の活性化やキヌレニン(炎症マーカーの一種)の上昇が報告されています。
興味深いことに、前臨床研究(動物実験)では、シロシビンを含むクラシック・サイケデリックがサイトカインシグナル伝達や免疫機能を調節する強力な抗炎症作用を持つことが示されています。この抗炎症作用が、PTLDの身体症状改善に寄与した可能性は大いにありえるでしょう。
神経可塑性と認知柔軟性
サイケデリックには、脳の神経可塑性——つまり脳が新しい神経接続を形成する能力——を高める作用があることが、分子レベルから脳画像研究に至るまで多層的に報告されています。さらに、心理的な柔軟性や洞察力の向上も確認されており、慢性疾患に伴う固着した思考パターンや行動パターンを「リセット」する効果が期待されています。
「脳の配線を一度ほぐして、より健全なパターンに再編成する」という比喩がしばしば用いられますが、これがPTLDの認知的・心理的症状の改善メカニズムの一端を説明するかもしれません。
研究の限界と今後の課題

オープンラベル試験の制約
本研究でもっとも大きな限界は、盲検化(ブラインド)と対照群がないオープンラベルデザインであった点です。参加者も研究者もシロシビンを投与されていることを知っている状況では、プラセボ効果や期待感が結果を膨らませた可能性を排除できません。
実際に研究チームは、極端なベースラインスコアの「平均回帰」(極端な値が自然に平均に近づく現象)や、繰り返し測定による変動も結果に影響を与えた可能性があると認めています。
サンプルの均質性
参加者の90%が白人で、50%以上が学士号以上の学歴を持つという人口統計学的な偏りも認識すべき限界です。この傾向はサイケデリック研究全般に共通する課題であり、結果を多様な集団に一般化する際には注意が必要です。
心理的サポートの役割
本研究ではシロシビン投与と心理的サポートが一体の介入として提供されたため、薬理学的効果と心理療法的効果を分離することができません。これは、今回の研究に限りませんが、シロシビンの薬理作用だけで効果が得られたのか、それとも準備セッションや統合セッションを含む「治療パッケージ」全体が重要なのかという問いは、今後の研究で明らかにすべき重要な論点です。
サイケデリック療法の広がり:PTLDを超えた可能性
本研究の意義は、PTLDという一疾患にとどまりません。研究チームは論文の中で、筋痛性脳脊髄炎/慢性疲労症候群(ME/CFS)、新型コロナウイルス感染後の後遺症(Long COVID)、線維筋痛症といった他の感染症関連慢性疾患にも同様のアプローチが有効である可能性を示唆しています。
実際に、2025年にはシロシビンの線維筋痛症やパーキンソン病に対するパイロット試験の結果も報告されており、サイケデリック療法の適用範囲は精神疾患から慢性身体疾患へと着実に広がりつつあります。
こうした流れは、サイケデリック研究の歴史的な文脈の中で理解する必要があります。シロシビンやLSDといったクラシック・サイケデリックは、1950〜60年代に精神疾患の治療薬として盛んに研究されていました。しかし1970年代以降、各国の規制強化によって研究はほぼ停止します。その後、2000年代に入ってジョンズ・ホプキンス大学やインペリアル・カレッジ・ロンドンなどの研究機関が厳密な臨床試験を再開し、いわゆる「サイケデリック・ルネサンス」と呼ばれる新たな研究の波が生まれました。
当初は末期がん患者の実存的苦痛やうつ病といった精神疾患が主な研究対象でしたが、近年では片頭痛、群発頭痛、PTSD、依存症など対象が拡大し、さらにPTLDのような慢性身体疾患にまで研究の幅が広がっているのです。
これらの疾患に共通するのは、慢性的な炎症反応、中枢神経系の感作(痛みや疲労のシグナルが過敏に増幅される現象)、そして心理的苦痛の相互作用です。シロシビンが抗炎症、神経可塑性促進、抗うつの各経路に同時に作用するという多面的な特性は、こうした複合的な疾患に対してユニークな治療戦略を提供する可能性を秘めています。ひとつの薬がひとつの症状だけに効くのではなく、「身体と心の両面に同時にアプローチする」という点こそが、サイケデリック療法の最大の強みかもしれません。
まとめ:シロシビン×ライム病研究が拓くサイケデリック療法の新領域
ジョンズ・ホプキンス大学によるこのパイロット試験は、シロシビンが治療後ライム病症候群(PTLD)という「治療法のない疾患」に対して安全に投与でき、症状負担や生活の質に持続的な改善をもたらす可能性を初めて体系的に示した画期的な研究です。
本研究から得られた主なポイントを整理すると、次のようになります。まず、PTLDの全般症状負担が6か月後も約40%減少し続けたこと。次に、うつ、疲労、睡眠障害、痛みといった多面的な症状すべてで有意な改善が観察されたこと。そして、シロシビン関連の重篤な有害事象が発生せず、全参加者が試験を完了したことです。
もちろん、20名という小規模なオープンラベル試験であることから、結果を過大に解釈することは避けるべきでしょう。プラセボ効果の影響を排除できないという限界は明確です。しかし、わずか2回のシロシビン投与で半年以上にわたる多面的な改善が観察されたという事実は、今後のランダム化比較試験への強力な根拠となります。
サイケデリック療法の研究は現在、かつてないスピードで進展しています。PTLDに限らず、Long COVIDやME/CFS、線維筋痛症など、慢性感染症後遺症に苦しむ数百万人の患者にとって、この研究は新たな治療選択肢への扉を開くものといえるのではないでしょうか。今後の大規模試験の結果に、引き続き注目が必要です。
Garcia-Romeu, A., Naudé, G. P., Rebman, A. W., So, S., Yaffe, A., Geithner, I., Kozero, E. A., Yang, T., Soloski, M. J., & Aucott, J. N. (2026). Pilot study of psilocybin in patients with post-treatment Lyme disease. Scientific Reports, 16, 7497. https://doi.org/10.1038/s41598-026-38091-9
本記事は情報提供のみを目的としており、医療アドバイスではありません。
精神的・身体的な問題を抱えている方は、必ず医療専門家にご相談ください。
また、日本国内でのサイケデリック物質の所持・使用は法律で禁止されています。


