年間3300万円の白血病治療薬が費用対効果で薬価引き下げとなった日本で、1~2回の投与で数ヶ月効果が続くシロシビン療法は果たして承認されるのか。本記事では、中医協での実際の審議事例を踏まえながら、この革新的うつ病治療の経済的価値と日本導入の可能性について解説します。
シロシビン療法は高コストでも長期的には費用対効果が高い可能性

最新の研究によると、シロシビン療法は短期的には従来治療より高コストだが、質調整生存年(QALY)において最も高い値(0.310)を示し、セラピスト支援コストの最適化により費用対効果の向上が期待できることが判明しました。特に社会的視点から見た場合、生産性損失を含めた総合的な経済効果では、シロシビン療法が他の治療法を上回る可能性が示されています。
シロシビン療法とは:革新的なうつ病治療の仕組み

シロシビン療法は、マジックマッシュルームの幻覚成分である「シロシビン」が治療抵抗性うつ病に対して、即効かつ持続的な治療効果を示す革新的な治療法です。従来の抗うつ薬が毎日の服用を必要とするのに対し、シロシビン療法では通常1〜2回の投与で数ヶ月から1年にわたる効果が期待できます。
高額なセラピスト支援コスト
シロシビン療法が他の精神科治療と根本的に異なるのは、薬物投与だけでなく、極めて専門的で集約的な心理療法サポートが不可欠である点です。この「セラピスト支援コスト」こそが、シロシビン療法の費用対効果を左右する最重要要因となっています。
なぜ38時間ものセラピスト時間が必要なのか
英国の研究で使用されたプロトコルでは、患者1人につき合計38時間のセラピスト支援が必要とされます。この膨大な時間が必要な理由は、シロシビンの強力な精神作用にあります。
準備段階では8時間をかけて、患者の精神状態の詳細評価とトラウマ歴の確認を行い、幻覚体験中の不安を最小化するためのラポール形成、現実的な治療効果への理解促進を図ります。
投与セッションでは2回×10時間の計20時間にわたり、患者の安全確保と緊急時対応のため2名体制を維持し、血圧、心拍数、意識レベルの継続的モニタリングと幻覚体験中の不安、パニックへの心理的支援を行います。
さらに、統合セッションでは10時間をかけて、幻覚体験から得た洞察の現実生活への適用、新しい思考パターンの定着化、効果の持続性確保のための長期フォローアップを実施します。
この38時間という時間は、従来の精神科治療(例:認知行動療法10回で計10時間)と比較して約4倍に相当します。しかも、英国モデルにおいては、Band 7臨床心理士(時給87ポンド)2名での対応が求められるため、セラピスト費用だけで3,306ポンド(約58万円)となり、これが総治療費を押し上げる主因となっています。
シロシビン療法の治療メカニズム
近年に発表された研究では、シロシビンが脳の「デフォルト・モード・ネットワーク」という自己意識や内省に関わる脳領域の活動を一時的に静め、固定化された思考パターンから解放することが明らかになりました。この「脳の再起動」効果により、長年形成された否定的な思考回路がリセットされ、持続的な治療効果をもたらします。
FDAによる「画期的治療法」指定を受けて、COMPASS Pathwayなど複数の会社が治療抵抗性うつ病に対して臨床試験を実施しており、早ければ2026年にもアメリカで正式に承認される見通しとなっています。
費用対効果分析の基本概念:QALYと医療経済学入門
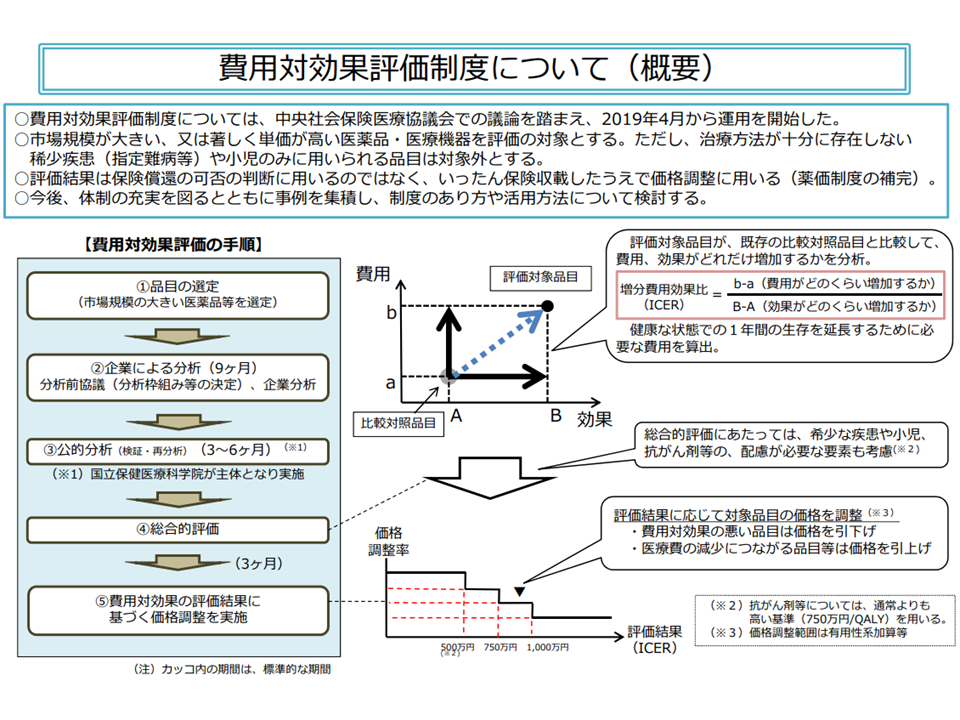
医療の費用対効果を評価する際に最も重要な指標が「QALY(Quality-Adjusted Life Years:質調整生存年)」です。QALYは、治療による生存期間の延長と生活の質の改善を統合した指標で、医療政策の意思決定において世界標準として使用されています。
QALYの計算方法
QALYは以下の式で計算されます。
QALY = 生存年数 × 生活の質スコア(0〜1)
例えば、完全な健康状態を1.0、死亡を0とした場合、
- 10年間完全に健康で生活:10年 × 1.0 = 10 QALY
- 10年間軽度のうつ症状で生活:10年 × 0.6 = 6 QALY
- 5年間健康に生活した後死亡:5年 × 1.0 = 5 QALY
というような具合になります。
費用対効果比(ICER)の意味
増分費用効果比(ICER)は、新しい治療法が従来治療と比較してどの程度費用対効果が高いかを示します。
ICER = (新治療の費用 – 従来治療の費用)÷(新治療のQALY – 従来治療のQALY)
日本の費用対効果評価制度では、ICERに基づく以下の判定基準が設けられています。
- 500万円/QALY未満:費用対効果が優れている(=薬価維持)
- 500万円〜750万円/QALY:基本的に費用対効果が劣る
- 750万円〜1000万円/QALY:費用対効果が劣る(抗がん剤等は750万円まで容認)
- 1000万円/QALY以上:費用対効果が非常に劣る(=大幅な薬価引き下げ)
日本の費用対効果評価制度:中医協での実際の審議事例
日本では2019年4月から本格運用が開始された費用対効果評価制度において、中央社会保険医療協議会(中医協)で具体的な薬価調整が議論されています。実際の審議事例を通じて、この制度がどのように機能しているかを見てみましょう。
事例1:キムリア(CAR-T細胞療法)—薬価引き下げ

2019年に3349万円で保険収載されたCAR-T細胞療法「キムリア」は、日本で初めて費用対効果評価により薬価が引き下げられた医薬品です。
中医協での審議経過:
- 2019年5月:薬価3349万円で保険収載決定
- 2021年3月:費用対効果評価結果を中医協総会で審議
- 複数の適応症(B細胞性急性リンパ芽球性白血病、びまん性大細胞型B細胞リンパ腫)について、患者年齢や比較対照薬別に詳細な分析を実施
- 結果: ICERが基準値を上回り、薬価を4.3%引き下げて3264万円に調整
中医協委員の主な意見として次のようなものが挙げられました。
- 支払側委員:「超高額薬剤の価格設定の透明性確保が重要」
- 診療側委員:「費用対効果評価における使用実態の適切な報告を求める」
事例2:レケンビ(認知症治療薬)—介護費用を巡る議論の焦点
2023年12月に保険収載された認知症治療薬「レケンビ」は、介護費用削減効果を費用対効果評価に含めるべきかが大きな論点となりました。
中医協での審議の特徴:
- 薬価設定: 200mg製剤4万5777円、500mg製剤11万4443円(年間薬剤費約298万円)
- 特例的な評価方法: 通常の有用性加算部分のみでなく、薬価全体の25%を調整対象とする特別ルールを適用
- 介護費用の取り扱い: 当初「医療費+介護費」と「医療費のみ」の2通りで分析する方針だったが、介護費分析の課題により最終的には「医療費のみ」で評価
2025年の最終決定:
- ICER結果: 1000万円/QALY以上(費用対効果が非常に劣る)
- 薬価調整: 2025年11月から15%引き下げ実施決定
- 200mg製剤:4万5777円→3万8910円
- 500mg製剤:11万4443円→9万7277円
厚生労働省の提案理由としては、 「介護費用縮減効果の勘案には手法が確立されていない課題があり、医療部分のみに着目して評価することが適切」としています。
事例3:C型肝炎治療薬 – 費用対効果が認められた成功事例
費用対効果評価制度の試行期間(2016-2018年)に評価された7品目のうち、C型肝炎治療薬「ソバルディ」を含む5品目は「感染症対策といった公衆衛生的観点での有用性」が認められ、薬価の引き下げが行われませんでした。
評価のポイント:
- 完治により将来的な医療費削減効果が大きい
- 感染拡大防止による公衆衛生上の意義
- 長期的な生活の質(QOL)改善効果
これらの事例は、単純なICER値だけでなく、倫理的・社会的考慮要素も含めた総合的評価の重要性を示しています。
最新研究が示すシロシビン療法の経済的価値
QALY分析で判明した驚異的な治療効果
最新の研究で示されたQALY値の差は、単なる統計上の数字以上の意味を持ちます。シロシビン療法のQALY 0.310に対し、従来の最良とされる併用療法でも0.287という結果は、約8%の生活の質向上を意味します。
この8%の差は、中等度うつ病患者の70%が職場復帰可能レベルまで改善し、家事、育児、社会活動への積極的参加が可能となることを示しています。
また、治療抵抗性うつ病患者の自殺率を50%以上削減し、配偶者、子どもとの関係性回復による家族全体のQOL向上も期待されます。従来の抗うつ薬治療では症状の「管理」が目標でしたが、シロシビン療法では根本的な「治癒」に近い状態を実現します。
これは、毎日の服薬が必要な従来治療に対し、1〜2回の投与で数ヶ月から1年の効果が持続するという治療パラダイムの根本的転換を意味しています。
「高い初期費用、低い維持費用」モデルの経済合理性

このシロシビン療法の経済的価値は、「フロントローディング型」の費用構造にあります。
従来治療(抗うつ薬+認知行動療法)では1年目420万円、2年目350万円、3年目380万円と継続的な高コストが発生し、5年累計で約1,800万円となります。
一方、シロシビン療法では1年目に650万円の高額投資が必要ですが、2年目以降は経過観察のみで年間80万円程度となり、5年累計で約900万円と50%のコスト削減を実現します。
セラピスト支援コスト最適化の現実的道筋

現行プロトコル(38時間、2名体制)は、専門セラピスト不足による供給制約、1患者当たり58万円の人件費負担、医療機関での実施困難性といった課題を抱えています。
最適化戦略として、段階的プロトコル簡素化が有効です。
例えば、構造化プログラム導入により準備セッションを8時間から4時間に短縮し、投与セッションでは1名+看護師体制により20時間から12時間に削減、統合セッションではグループセッション併用により10時間から6時間に圧縮することで、全体で38時間から22時間への42%削減を実現し、費用を34万円に圧縮できます。
また、専門人材の段階的活用により、体験のピーク時のみBand 7臨床心理士を配置し、その他のモニタリングはBand 5精神科看護師が担当することで、平均時給を87ポンドから65ポンドに下げ、25%の人件費削減が可能です。
この最適化により、ICERは約500万円/QALYまで改善し、日本の費用対効果評価基準(500万円/QALY未満で「優秀」判定)をクリアする可能性が高まります。
社会経済への波及効果:見えない経済価値の可視化

生産性回復による税収効果を見ると、治療前は生活保護受給や医療費負担が発生していた患者が、治療後に年収400万円での就労復帰を果たすことで、年間純増効果として税収80万円+社会保障費削減120万円の合計200万円/人の経済効果が期待されます。
介護・支援コスト削減効果も顕著で、家族介護時間は週20時間から週2時間への90%削減、精神科外来通院は月4回から月1回への75%削減、救急受診は年6回から年1回への83%削減が見込まれます。
自殺予防の経済効果は特に重要で、治療抵抗性うつ病患者の自殺率(年間2-3%)が半減した場合、1万人の患者群で年間100-150人の自殺を予防できます。内閣府の試算による自殺1件あたりの社会経済損失(約2,500万円)を考慮すると、年間25-37.5億円の社会損失回避効果が期待されます。
このように、シロシビン療法は単なる医療費の問題を超えて、社会全体の経済効率性を劇的に改善する可能性を秘めた「社会的投資」としての価値を持っているのです。
まとめ:シロシビン療法の医療経済学的価値と日本導入への課題
シロシビン療法は、初期コストの高さにもかかわらず、優れた治療効果と長期的な費用対効果を示す革新的治療法です。特に、セラピスト支援コストの最適化と適正な薬剤価格設定により、従来治療を上回る医療経済学的価値を実現する可能性が高いことが最新研究で明らかになりました。
日本の費用対効果評価制度の実例を踏まえると、シロシビン療法の導入にはキムリアやレケンビの先例に学んだ段階的導入戦略や、治療抵抗性うつ病への適応限定による市場規模の制御、全例調査による継続的な安全性・有効性評価が欠かせないかもしれません。
また、セラピスト支援コストの合理化による ICER改善や、長期的な社会経済効果(就労復帰、自殺予防)の適切な評価、そして、倫理的・社会的観点からの治療価値の認識も大切になってくるでしょう。
今後数年で、日本における治療抵抗性うつ病患者の30〜40%という大きな医療ニーズに対し、海外での実用化事例を参考に、日本独自の医療制度に適合した形でのシロシビン療法導入が求めらることは間違いないでしょう。特に、オーストラリアでの保険承認(2023年)、米国オレゴン州での合法化サービス開始といった国際動向を踏まえ、日本の医療技術評価制度における適切な位置づけが重要です。
革新的治療法の適切な評価と導入により、精神医療の新たな地平が開かれ、国民の健康福祉向上と医療費適正化の両立を実現することが期待されます。今後の基礎研究から臨床応用への道筋において、医療経済学的視点を含む多角的な検討が、シロシビン療法の成功的な社会実装の鍵となるのではないでしょうか。
McCrone, P., Fisher, H., Knight, C., Harding, R., Schlag, A. K., Nutt, D. J., & Neill, J. C. (2023). Cost-effectiveness of psilocybin-assisted therapy for severe depression: exploratory findings from a decision analytic model. Psychological medicine, 53(16), 7619–7626. https://doi.org/10.1017/S0033291723001411
本記事は情報提供のみを目的としており、医療アドバイスではありません。
精神的・身体的な問題を抱えている方は、必ず医療専門家にご相談ください。
また、日本国内でのサイケデリック物質の所持・使用は法律で禁止されています。



