従来の抗うつ薬で効果が得られない治療抵抗性うつ病患者にとって、シロシビン療法は画期的な治療選択肢として注目を集めています。しかし、その経済的価値は未知数でした。最新の米国研究により、シロシビン療法の費用対効果が初めて科学的に検証され、特定の条件下では従来治療より優れた経済性を示すことが明らかになりました。
動画の解説はこちら
シロシビン療法は費用対効果に優れた治療選択肢となり得る
米国テキサス大学オースティン校の研究チームが実施した最新の費用対効果分析により、シロシビン療法は治療費が5,000ドル(約70万円)以下の場合、治療抵抗性うつ病に対して従来の標準治療よりも費用対効果に優れることが判明しました。この研究結果は、サイケデリック療法の経済的価値を科学的に裏付ける重要な証拠となります。
研究では、シロシビン療法を受けた患者は従来治療と比較して、12ヶ月間で0.031QALY(質調整生存年)の追加的な健康効果を得られることが示されました。QALYとは、生存年数に生活の質を掛け合わせた医療経済学の標準的な指標で、0が死亡、1が完全に健康な状態を表します。つまり、0.031QALYの改善は約11日間の完全に健康な状態に相当し、1,000人の患者に対しては31年分の健康改善効果を意味しています。
治療抵抗性うつ病とシロシビン療法の基礎知識
治療抵抗性うつ病(TRD)とは、2種類以上の抗うつ薬治療を適切に行っても十分な改善が見られないうつ病のことです。全うつ病患者の約3分の1がこの状態に該当し、自殺リスクの高さや医療費の増大が社会的な課題となっています。従来の治療法では限界があるため、新しいアプローチが切望されています。
シロシビン療法は、マジックマッシュルームに含まれる天然化合物シロシビンを用いたサイケデリック療法です。セロトニン受容体に作用し、脳の神経回路を「リセット」する効果があるとされています。治療では、トレーニングを受けた専門家の監督下で単回投与を行い、準備セッション、投薬セッション、統合セッションを組み合わせた包括的なアプローチを取ります。
研究方法と驚くべき結果の詳細
研究デザインの特徴
この研究では、個人レベルの確率論的シミュレーションモデルを用いて、代表的な米国成人のTRD患者を対象に12ヶ月間の追跡調査を行いました。比較対象となる標準治療は主に薬物療法と心理療法の組み合わせで、全体の99%以上の患者がこの治療を受けています。一方で、電気けいれん療法やエスケタミン点鼻薬を受ける患者はそれぞれ1%未満に留まっているのが現状です。
研究チームは限定的医療費観点と限定的社会的観点の両方から分析を実施し、治療費、健康効果、そして増分費用効果比(ICER)を算出しました。ICERとは、新しい治療法が従来治療と比較してどれだけ費用対効果に優れているかを示す指標で、追加的な健康効果1単位を得るのに必要な追加費用を表します。
費用効果の具体的数値と解釈
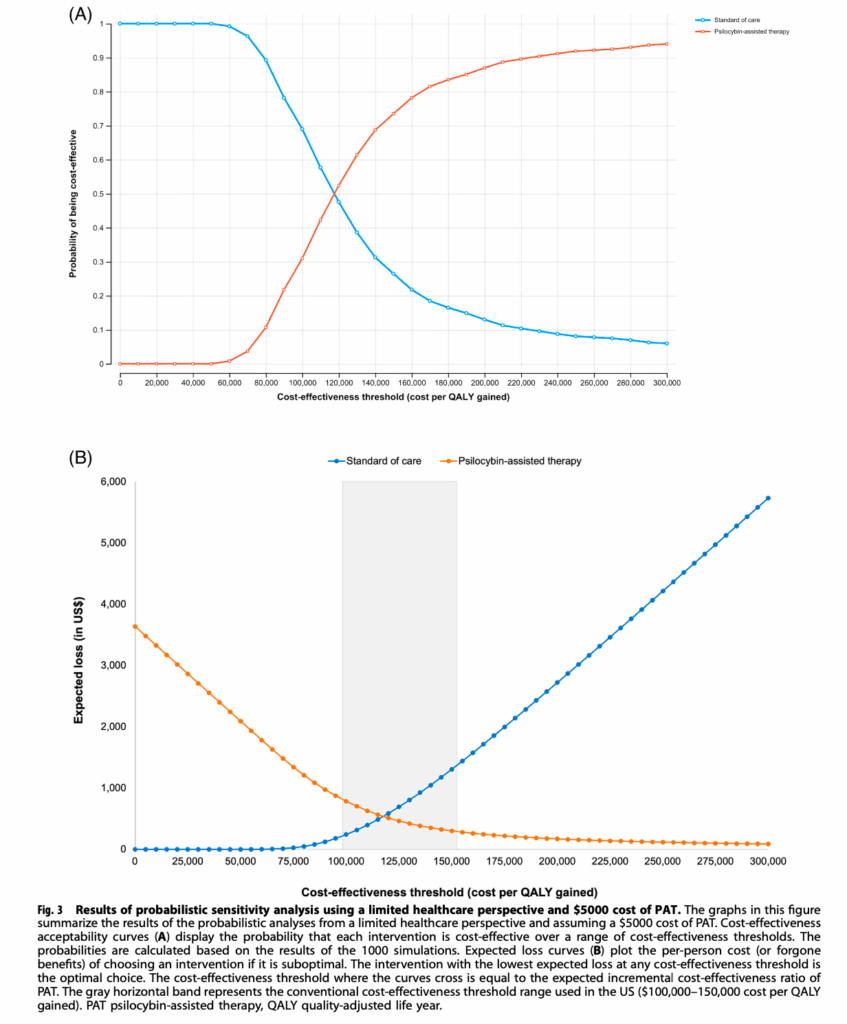
シロシビン療法の費用を5,000ドルと仮定した場合、医療費観点での追加費用は3,638ドル、追加健康効果は0.031QALYとなり、ICERは117,517ドル/QALYという結果が得られました。社会的観点では追加費用が3,439ドルとやや低くなり、ICERは111,069ドル/QALYとなりました。
米国で一般的に用いられる費用効果基準である100,000-150,000ドル/QALYと比較すると、シロシビン療法が費用効果的である確率は75%となりました。この数値は、シロシビン療法が統計的に有意な経済的価値を持つことを示しています。
健康状態の改善効果について
研究では、うつ病の重症度に応じて4つの健康状態を設定しました。うつ病状態から始まり、治療により症状の部分的改善である「反応」状態、さらに症状がほぼ消失した「寛解」状態へと移行する過程を詳細に分析しています。シロシビン療法群では、寛解率が従来治療より9%高く、この差が長期的な健康改善につながることが示されました。
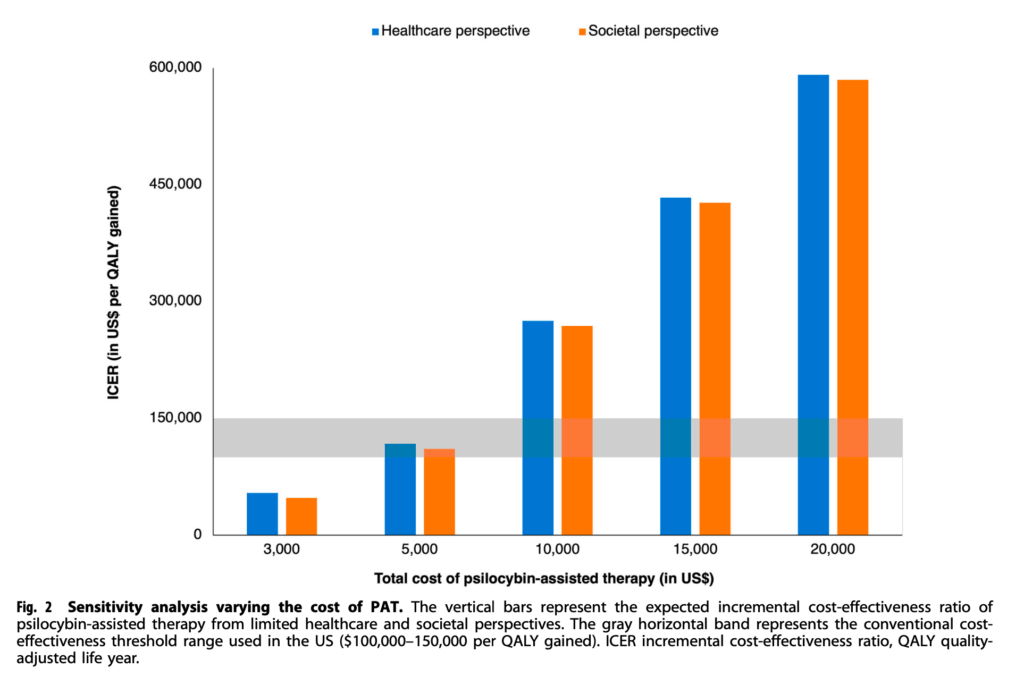
治療費が鍵を握る経済的価値の実現
費用構造の詳細分析
シロシビン療法の費用は専門家による心理的サポートが3,500ドル、シロシビン薬剤費が1,500ドルの合計5,000ドルと想定されています。心理的サポートには4-7日間の準備セッション、投薬時の監視(2名の訓練された専門家による24時間体制)、そして治療後の統合セッションが含まれます。一方、シロシビン薬剤費には高品質な製薬グレードのシロシビンと厳格な品質管理基準への適合に要する費用が計上されています。
費用変動による影響の詳細検討
研究では治療費を3,000ドルから20,000ドルまで変動させて分析を行いました。3,000ドルの場合、費用効果的である確率は95%まで上昇し、ほぼ確実に経済的価値があることが示されました。しかし、10,000ドルに上昇すると確率は1%まで低下し、経済的価値を失うことが明らかになりました。
この結果から、シロシビン療法の普及には治療費の適正化が最重要課題であることが浮き彫りになりました。特に心理的サポートの提供方法の効率化や、薬剤製造コストの削減が実現の鍵となります。
効果改善が経済性に与える影響
研究ではさらに、シロシビン療法の効果が向上した場合の経済的影響も検討されました。寛解率が15%向上した場合、費用効果的確率は74%から89%に上昇し、再発率が15%低下した場合は74%から85%に向上することが示されました。これらの結果は、治療技術の改善により経済的価値がさらに向上する可能性を示唆しています。
日本への応用可能性と制度的課題

医療制度の根本的違いと適用上の課題
日本の医療制度は米国と大きく異なるため、この研究結果をそのまま適用することはできません。日本は国民皆保険制度により医療費が大幅に抑制されており、薬事承認プロセスも独自の特徴を持っています。また、精神科医療へのアクセスには地域格差があり、専門的な心理療法を提供できる施設は限られているのが現状です。
日本でシロシビン療法を導入する場合、健康保険適用の可能性、日本人集団における効果の検証、そして専門家のトレーニングシステム構築が重要な検討事項となります。特に、日本人の遺伝的背景や文化的要因がシロシビンの効果に与える影響についても慎重な検証が必要です。
規制環境と段階的導入への道筋
現在、シロシビンは日本では麻薬及び向精神薬取締法により規制物質に分類されており、医療使用は認められていません。しかし、海外での臨床試験結果の蓄積により、将来的な検討の可能性が高まっています。導入には基礎研究と安全性データの蓄積、臨床試験の実施許可、薬事承認申請、そして保険適用の検討という段階的なアプローチが必要となります。
従来治療の限界とシロシビン療法の独自性

既存治療法の効果と課題
治療抵抗性うつ病に対する従来の第三選択治療にはそれぞれ特有の課題があります。薬物療法と心理療法の組み合わせは週あたりの寛解率が2.6%と低く、長期的な服薬継続の困難さや副作用による生活の質低下が問題となっています。電気けいれん療法は週あたり16.3%と比較的高い寛解率を示しますが、記憶障害などの副作用と治療に対する心理的抵抗が普及を阻んでいます。
エスケタミン点鼻薬は週あたり14.0%の寛解率を示し、比較的新しい治療選択肢として注目されていますが、高額な治療費と長期安全性の不明確さが課題となっています。これらの従来治療は継続的な介入を必要とし、患者の負担が大きいという共通の問題を抱えています。
シロシビン療法の革新的特徴
シロシビン療法は従来治療とは根本的に異なるアプローチを提供します。最も注目すべきは単回治療による持続効果で、従来の薬物療法が継続的な服薬を必要とするのに対し、シロシビン療法は単回投与で長期的な効果が期待できます。また、神経可塑性の促進により脳の神経回路を根本的に「リワイヤリング」することで、従来とは異なるメカニズムでの治療効果を発揮します。
さらに、薬物投与だけでなく心理的サポートを統合した全人的な治療アプローチにより、患者の内面的な変化と成長を促進する点も特徴的です。これらの要素が組み合わさることで、従来治療では到達困難な深い治癒効果が期待されています。
今後の研究課題と発展への期待

長期追跡研究の必要性と課題
現在の研究は12ヶ月という比較的短期間の分析に留まっており、シロシビン療法の真の経済的価値を評価するためには2-5年にわたる長期追跡調査が不可欠です。特に治療効果の持続性、再発予防効果、そして長期的な医療費削減効果の詳細な検証が求められています。
また、メンテナンス治療の必要性についても重要な検討課題となっています。追加投与の必要性、最適な投与間隔、継続的心理サポートの効果など、実用化に向けた具体的なプロトコルの確立が必要です。
治療提供体制の効率化と普及戦略
経済的実行可能性を高めるためには、治療提供体制の効率化が重要な課題となります。グループ療法の導入により複数患者への同時治療が可能になれば、専門家1人当たりの治療効率が向上し、同時にピアサポート効果も期待できます。また、遠隔モニタリング技術の活用により専門家の負担を軽減し、地方への治療アクセス改善も実現できる可能性があります。
まとめ:シロシビン療法がもたらす医療経済への革新
シロシビン療法は、治療費が適切にコントロールされれば、治療抵抗性うつ病に対して従来治療を上回る費用対効果を実現できることが科学的に証明されました。特に5,000ドル以下の治療費であれば、75%の確率で費用効果的な選択肢となり、3,000ドルでは95%の確率で経済的価値を示します。
この研究結果は、サイケデリック療法が単なる新奇な治療法ではなく、医療経済学的にも価値のある治療選択肢であることを示しています。QALYという標準的な健康指標による評価により、シロシビン療法の客観的な価値が数値化され、医療政策決定者や保険者にとって重要な判断材料が提供されました。
今後の技術革新と制度整備により、より多くの患者がこの革新的な治療法の恩恵を受けられる可能性が高まっています。日本においても、海外での研究成果を注視し、将来的な導入に向けた準備を進めることが重要です。患者の苦痛軽減と医療費適正化の両立を図る新たな治療選択肢として、シロシビン療法の発展に期待が寄せられています。
Avanceña, A. L. V., Vuong, L., Kahn, J. G., & Marseille, E. (2025). Psilocybin-assisted therapy for treatment-resistant depression in the US: a model-based cost-effectiveness analysis. Translational Psychiatry, 15(330). https://doi.org/10.1038/s41398-025-03556-4
本記事は情報提供のみを目的としており、医療アドバイスではありません。
精神的・身体的な問題を抱えている方は、必ず医療専門家にご相談ください。
また、日本国内でのサイケデリック物質の所持・使用は法律で禁止されています。



