うつ病治療において、従来の薬物療法では効果が得られない患者さんに新たな希望をもたらす可能性があるサイケデリック療法。最新の臨床研究では、シロシビンなどのサイケデリック物質が、特に治療抵抗性うつ病に対して有望な結果を示しています。本記事では、サイケデリックがうつ病治療にもたらす革新的アプローチを、科学的根拠とともに紹介します。
従来のうつ病治療の限界:日本と世界の現状

うつ病は世界で約3億人が苦しむ深刻な精神疾患です。日本においても深刻な問題となっており、厚生労働省の調査によれば、うつ病を含む気分障害の患者数は約100万人、潜在的には300万人以上と推定されています。
日本では特に社会的背景や仕事環境からくるストレス、「我慢」や「恥」の文化、メンタルヘルスへのスティグマなどが、うつ病の予防や早期治療を妨げる要因となっています。また、「新型うつ病」や「現代型うつ病」と呼ばれる、従来の定型的なうつ病とは異なる症状を示す患者も増加しており、治療アプローチの多様化が求められています。
現在の標準治療は日本でも世界でも主に選択的セロトニン再取り込み阻害薬(SSRI)などの抗うつ薬と認知行動療法(CBT)の組み合わせですが、すべての患者さんに効果があるわけではありません。日本では特に薬物療法が中心となり、精神療法の利用が限られていることも課題です。
STAR*D(Sequenced Treatment Alternatives to Relieve Depression)という大規模研究によると、抗うつ薬の治療コースが進むにつれて、効果は徐々に減少することが明らかになっています。
- 初回治療での寛解率:36.8%
- 2回目の治療での寛解率:30.6%
- 3回目の治療での寛解率:13.7%
- 4回目の治療での寛解率:13.0%
このように、2つ以上の抗うつ薬治療が失敗した「治療抵抗性うつ病」の患者さんは、以下のような深刻な問題を抱えがちです。
- より重症で長期間続くうつ症状
- 身体的健康問題のリスク増加
- 高い入院率と医療費
- 自殺リスクの上昇
- 生活の質の著しい低下
しかしながら、従来の治療法では十分な回復が見られない患者さんが多いため、新しい治療アプローチの開発が急務となっています。そこで注目されているのが、サイケデリック物質なのです。
サイケデリックの作用機序
サイケデリック物質には、シロシビン(マジックマッシュルーム)、LSD、メスカリン、DMTなどがあります。中でもシロシビンは最も研究が進んでいる物質の一つです。
脳内での作用
サイケデリック物質は脳内で以下のように作用します。

- セロトニン2A受容体(5-HT2A)への作用:
- サイケデリックは主にこの受容体に結合し、神経伝達に影響を与えます
- デフォルトモードネットワーク(DMN)の活動低下:
- 普段は自己参照的思考やルミネーション(反芻思考)に関わる脳領域の活動を一時的に抑制します
- 脳内ネットワークの再構成:
- 通常は直接つながっていない脳領域間の新しい接続が一時的に形成されます
- 神経可塑性の向上:
- BDNF(脳由来神経栄養因子)などの増加により、新しい神経回路の形成が促進されます
これらの作用により、サイケデリックは「心の柔軟性」を高め、慢性的なうつ状態で固定化した思考パターンを変化させる可能性があると考えられています。
体験の重要性
サイケデリック療法の独自の特徴は、薬理作用だけでなく、その間に生じる主観的体験の質が治療効果に大きく関わることです。多くの研究では、有意義な心理的・精神的体験の深さと治療効果に相関が見られています。そのため、適切な環境設定(セッティング)と心理的サポートが不可欠とされています。
臨床試験の結果
サイケデリックの治療的可能性を示す臨床研究が近年急速に増加しています。中でも注目すべき研究結果をいくつか紹介します。
シロシビンの単回投与研究:COMPASS Pathwayの画期的臨床試験
ニューイングランド医学ジャーナル(2022年11月)に掲載されたCOMPASS Pathwayによる第2相臨床試験は、サイケデリック研究において最大規模かつ最も厳密な研究の一つです。この二重盲検試験では、10カ国22施設から募集した治療抵抗性うつ病患者233名を対象に、シロシビンの単回投与の有効性と安全性を検証しました。
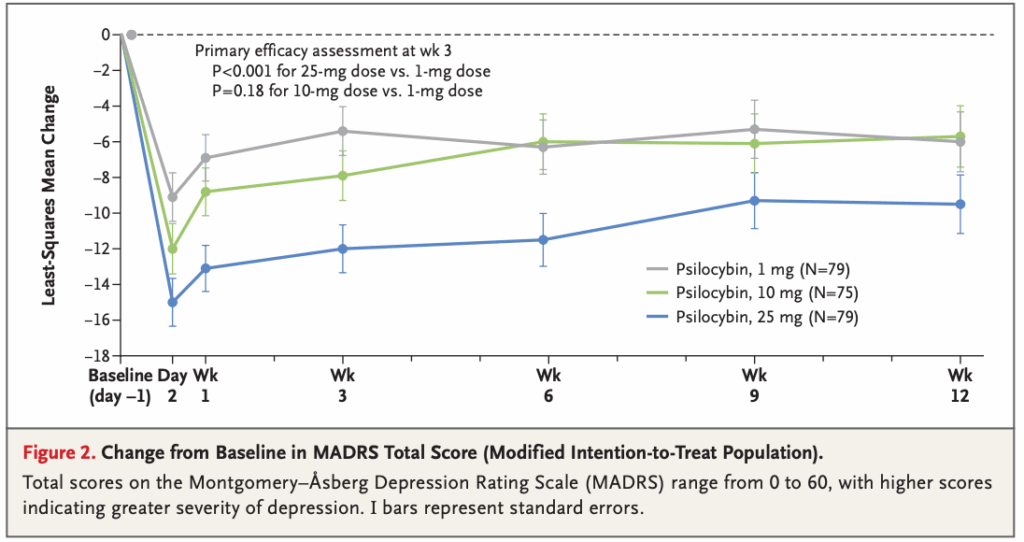
研究デザインと方法:
- 参加者は3グループにランダム割り付け:25mg群(79名)、10mg群(75名)、対照群の1mg群(79名)
- すべての参加者は投与前に準備セッション、投与後に統合セッションを含む専門的な心理的サポートを受けた
- 投与セッションは6〜8時間、専用音楽と内的注意を促進するアイマスクを使用
- 主要評価項目:ベースラインから3週間後のモンゴメリー・アスバーグうつ病評価尺度(MADRS)スコア変化
- 追跡期間:12週間
主要結果(統計的有意性含む):
- MADRS変化(ベースライン〜3週間後):
- 25mg:-12.0点(対1mg群差:-6.6、95%CI:-10.2〜-2.9、p<0.001)
- 10mg:-7.9点(対1mg群差:-2.5、95%CI:-6.2〜1.2、p=0.18)
- 1mg:-5.4点
- 3週間後反応率:25mg群37%、10mg群19%、1mg群18%
- 3週間後寛解率:25mg群29%、10mg群9%、1mg群8%
- 12週間持続反応率:25mg群20%、10mg群5%、1mg群10%
安全性データ:
- 副作用発現率:25mg群84%、10mg群75%、1mg群72%
- 主な副作用:頭痛(24%)、吐き気(22%)、めまい・疲労(各6%)
- 自殺念慮/自傷行為が全群で報告され、25mg・10mg群でより高率(臨床的警戒が必要)
臨床的意義:
この研究は、高用量(25mg)シロシビン単回投与が治療抵抗性うつ病に対して統計的に有意な効果をもたらすことを実証。37%の反応率は従来の一次治療よりは低いものの、複数回治療失敗後のSTAR*D試験の反応率よりも高く、新たな治療オプションとしての可能性を示唆しています。ただし、長期効果の持続性と安全性については、さらなる大規模・長期研究が必要です。
その他の重要な研究成果
イギリスのインペリアル・カレッジ・ロンドンの研究チームによる2021年の研究では、シロシビンと一般的な抗うつ薬エスシタロプラムを6週間にわたって比較しました。シロシビン群は2回の投与のみでエスシタロプラム群と同等の抗うつ効果を示し、一部の指標ではより優れた結果を示しました。
また、ジョンズ・ホプキンス大学の研究では、重度うつ病患者に対するシロシビン支援療法が4週間後に71%の患者に臨床的改善をもたらし、54%が寛解に達したことが報告されています。
これらの結果は、サイケデリック療法が従来の治療法とは異なるアプローチで、うつ病治療に新たな可能性をもたらすことを示唆しています。
サイケデリック療法の今後の課題
しかし、サイケデリック療法が主流の治療法となるためには、いくつかの課題もあります。
- 大規模で長期的な臨床試験の必要性
- 現在の多くの研究はサンプルサイズが比較的小さく、長期的な効果や安全性のデータが限られています
- 最適な投与プロトコルの確立
- 用量、頻度、併用する心理療法の種類などについてさらなる研究が必要です
- 安全性の懸念への対応
- 自殺念慮や自傷行為などの有害事象のリスク管理
- 法的・規制的障壁
- 多くの国でサイケデリック物質は規制薬物として厳しく管理されています
- アクセスと訓練
- 適切な訓練を受けた医療提供者の確保と治療アクセスの公平性
- 例えば、サイケデリックファシリテーターと呼ばれる新しい職業はその一つです
サイケデリック療法の未来
サイケデリック療法は、単なる対症療法ではなく、うつ病の根本原因に働きかける可能性を秘めています。脳の可塑性を高め、固着した思考パターンを変化させる能力は、うつ病だけでなく、PTSD、不安障害、依存症など、他の精神疾患にも応用できる可能性があります。
欧米では、過去10年で研究が急速に進展し、臨床応用への道が開かれつつあります。オレゴン州やオーストラリアではすでに限定的な医療利用が認可され、米国FDAはMDMAをPTSD治療に、シロシビンを治療抵抗性うつ病治療に対する「画期的療法」(Breakthrough Therapy)に指定しています。
まとめ:サイケデリックは希望の星となりうるか?
サイケデリック療法は、従来の抗うつ薬治療に反応しない患者さんに新たな希望をもたらす可能性のある革新的アプローチです。最新の臨床研究は、特にシロシビンの単回投与が治療抵抗性うつ病に対して有望な効果を示していることを明らかにしています。
今後の研究によって安全性と有効性が確立されれば、サイケデリック療法はうつ病治療の選択肢を大きく広げる可能性があります。しかし、その実現には科学的根拠に基づいた冷静な議論と、適切な規制枠組みの構築が不可欠です。
私たちはメンタルヘルスケアの新しい時代の入り口に立っているのかもしれません。サイケデリック研究の進展が、苦しんでいる多くの人々に希望をもたらすことを期待しています。
Goodwin, G. M., Aaronson, S. T., Alvarez, O., Arden, P. C., Baker, A., Bennett, J. C., Bird, C., Blom, R. E., Brennan, C., Brusch, D., Burke, L., Campbell-Coker, K., Carhart-Harris, R., Cattell, J., Daniel, A., DeBattista, C., Dunlop, B. W., Eisen, K., Feifel, D., Forbes, M. K., … Malievskaia, E. (2022). Single-dose psilocybin for a treatment-resistant episode of major depression. New England Journal of Medicine, 387(18), 1637-1648. https://doi.org/10.1056/NEJMoa2206443
Carhart-Harris, R., Giribaldi, B., Watts, R., Baker-Jones, M., Murphy-Beiner, A., Murphy, R., Martell, J., Blemings, A., Erritzoe, D., & Nutt, D. J. (2021). Trial of psilocybin versus escitalopram for depression. New England Journal of Medicine, 384(15), 1402-1411. https://doi.org/10.1056/NEJMoa2032994
Davis, A. K., Barrett, F. S., May, D. G., Cosimano, M. P., Sepeda, N. D., Johnson, M. W., Finan, P. H., & Griffiths, R. R. (2021). Effects of psilocybin-assisted therapy on major depressive disorder: A randomized clinical trial. JAMA Psychiatry, 78(5), 481-489. https://doi.org/10.1001/jamapsychiatry.2020.3285
本記事は情報提供のみを目的としており、医療アドバイスではありません。
精神的・身体的な問題を抱えている方は、必ず医療専門家にご相談ください。
また、日本国内でのサイケデリック物質の所持・使用は法律で禁止されています。





